

王永红谈脑池造瘘术:颅脑创伤近百年来里程碑式创新
2026-1-20 来源:医药卫生网 - 医药卫生报 浏览:次“去骨瓣减压作为颅脑创伤救治的手术金标准,至今已有100多年的历史,但随着脑池造瘘术的开展以及人类对脑脊液研究的深入,这一现状正在被悄然改写”,在近日举行的脑池造瘘学术交流会上,王永红教授表示。

作为中国池造瘘术的积极推动者,王永红教授表示:脑池造瘘术(cisternostomy),这项颅脑创伤救治新手术的出现,对于神经外科的发展具有里程碑式意义。首先,相比去骨瓣减压术,脑池造瘘术不再需要去掉患者骨瓣,变两次手术为一次手术。其次,脑池造瘘术结合颅底脑池引流,便于医生控制颅内压,改善患者预后。
术式创新:变2次手术为1次完成
对于颅脑创伤重症患者,降低颅内压(ICP)是挽救生命的首要任务。在人类大脑中,脑血液约占10%,脑脊液约占10%,脑实质(脑组织等)约占80%。发生创伤后,脑出血以及脑脊液循环不畅,就会出现挤压脑实质的情况,进而引发脑疝,甚至发生死亡。
近百年来,去骨瓣减压术(DC) 被视为手术减压“金标准”,其核心操作是切除一侧或双侧颅骨,以物理方式扩大颅腔容积,为肿胀的脑组织腾出空间。“去了颅骨后,头皮肯定要缝合回去的,去骨瓣减压所能得到的体积,就是我们去了颅骨的这个体积”,王永红教授解释道。
去骨瓣减压,第一次手术得到了“腾挪空间”之后,还需要在数月后将骨瓣或人工材料回植,进行二次手术(颅骨成型修补)。这种“两次手术”模式不仅延长了患者的住院时间和医疗费用支出,而且还会带来一些并发症。
“去骨瓣以后,术后有可能出现脑积水,硬膜下积液,患者术后的某些功能(如记忆力)出现障碍,甚至有些患者留有植物生存状态……这在临床上很常见的并发症”,王永红教授表示。
既然颅内压的增高,是由于脑脊液障碍及脑出血导致的,那么能不能血肿清除后再颅底较大的脑池直接加一根引流管,将多余的脑脊液引流出来呢?这就是脑池造瘘术的手术原理。这项技术由印度Iype Cherian教授创立,手术方式就是打开颅底脑池,增加一根引流管,将多余的脑脊液引流至体外,从而降低颅内压力。
与去骨瓣减压术不同,脑池造瘘术并不需要去掉患者的颅骨骨瓣,从而保留了患者的颅骨完整性,实现了真正意义上的“一次性手术”,王永红教授强调:脑池造瘘术的本质,是重建脑脊液循环,从根本上解决脑水肿问题,而非简单的物理扩容。
临床数据也充分验证了这种 “一次手术” 模式的优势。一项临床研究显示,单纯去骨瓣减压术组的并发症发生率高达30%,而脑池造瘘术则会大幅降低并发症。对患者而言,这意味着更少的创伤、更短的康复周期和更低的医疗费用。“不管怎么说,没有人愿意在自己脑袋上多开一次刀”我们的工作让患者付出最小的代价(手术本身的创伤和付出的经济与时间成本)取得更优异的疗效,王永红教授表示。
协同增效:不止减压,更是清道夫
如果认为脑池造瘘术仅仅是为了“少做一次手术”,那便小觑了它的应用价值。脑池造瘘术从颅底脑池所引流出来的脑脊液,是含有血源性污染物和代谢废物的脑脊液,这些代谢废物会严重影响到术后的预后,脑池造瘘术还扮演的是大脑“清道夫”的作用。
2025年发表于《Aging and Disease》的一项蛋白组学研究首次证实,从患者脑池中引流出来的脑脊液,含有多种血液中富集的代谢物,包括甜菜碱、三乙醇胺和脯氨酸。通过脑池造瘘术引流脑脊液,可以显著降低这些有害代谢物的水平,且其减少程度与患者格拉斯哥昏迷量表(GCS)评分的改善呈正相关。
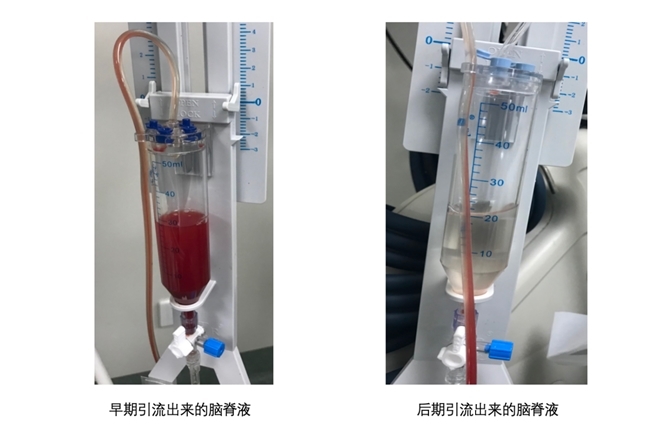
“在其他颅脑手术(脑出血、脑梗塞等)时,增加一根引流管是非常容易的,有了这根引流管,不仅可以将有害物质引流至体外,还能帮助医生控制颅内压,两全其美的事情”,王永红教授表示。在临床实践中,脑池造瘘术已经展现出了强大的“协同作战”能力,成为优化复杂颅脑手术效果的“神来之笔”。
这种“协同作战”能力的背后,是脑池造瘘术对脑脊液循环机制的精准把握。2012 年胶质淋巴循环系统和 2015 年脑膜淋巴管的发现,为脑池造瘘术提供了坚实的理论支撑。胶质淋巴循环阐述了脑脊液在大脑内部是如何循环的,脑膜淋巴管阐述了大脑的代谢废物是如何排除脑外的。
对于脑池造瘘术与脑室引流的区别,王永红教授表示:颅底脑池类似黄河的下游(此处脑脊液量多,代谢废物多),引流的是被污染的河水。而脑室则属于黄河的上游(脑脊液源头),引流的是干净的河水。虽然两种引流都可以释放脑脊液,降低颅内压,但对代谢物的清理力度并不一样。
脑池造瘘术:近百年来里程碑式创新
脑池造瘘术的应用价值,并非凭空而来,而是建立在对脑脊液认知的革命性突破之上。据介绍,脑池造瘘术创立之初,其背后对应的理论机制并不清楚,只是临床发现该手术效果良好。直到胶质淋巴循环系统和脑膜淋巴管的发现,才从理论基础上对脑池造瘘术进行了彻底的解释。
作为近百年来具有里程碑式意义的创新手术,在手术理念上,脑池造瘘术突出体现了从“物理空间置换”到“生理循环重建”的转变。传统去骨瓣减压术中,以牺牲颅骨完整性为代价,去掉部分骨瓣为脑组织置换出有限空间,而脑池造瘘术则是人体固有的生理规律,引流脑脊液,开闸放水,降低颅内压,从源头解决颅压高的难题。
在手术范式上,传统去骨瓣减压的“两期手术”(去骨瓣减压术+颅骨修补术),不仅治疗周期更长、费用更高、而且伴有一些的并发症。而脑池造瘘术“一次手术”保留了颅骨解剖结构,不仅简化了治疗流程,降低了系统风险,更为患者带来了良好的手术预后。
在应用范围上,传统去骨瓣减压术只能应用与快速降压,是一项常规的急诊手术,而脑池造瘘术的适用范围则更加广泛,并非单纯降低颅内压的手术。不论是脑出血还是脑创伤,只要涉及脑脊液循环受损,都可以借助脑池造瘘术来重建脑脊液循环。

(王永红教授现场指导学员练习脑池造瘘术)
“脑池造瘘术的潜力还远未被充分发掘,我们正在开展更多研究,以期在更多疾病领域发挥其应用价值”,王永红教授表示。据介绍,目前脑池造瘘术已经在美国、印度、尼泊尔、意大利、巴西等多国展开,以新兴勃发之势被越来越多的世界神经外科同行所熟知。
在国内,由于王永红教授的积极推动,脑池造瘘术也已经在多家医院开展。不过,王永红教授坦言:脑池造瘘术要求术者具备扎实的颅底解剖知识和娴熟的显微操作技巧。为此,王永红教授还推动了国内首届脑池造瘘术显微手术解剖高级培训班的举行,旨在帮助更多的神外、急诊、重症等科室的临床医师,可以快速的掌握该技术,以造福更多患者。