脊柱结核的手术治疗
□屈国新 文/图
脊柱结核为结核杆菌导致脊柱骨质损坏,由于脊椎骨或间盘组织的破坏塌陷、结核性脓液积聚于椎管内外、肉芽组织形成等原因累及脊髓,并发脊髓压迫症,从而出现神经损害,甚至截瘫。本病多继发于肺结核,病变部位多见于胸椎。
症状
脊柱结核最常见的症状为背部疼痛(60%患者中为唯一症状)。
23%~76%的患者存在神经功能症状。
20%~30%的患者有低热、疲倦、消瘦、盗汗、食欲不振与贫血等全身症状。
部分患者出现脊柱后凸畸形。
临床检验
60%~83%患者血沉(ESR)>20毫米/小时。
结核菌素皮内试验:63%~90%的患者为阳性。
影像学检查
X线检查:脊柱前部骨密度降低,椎旁软组织影。
CT检查:可见骨质破坏,椎管侵犯,脓肿。
MRI(磁共振检查):较CT及X线检查有更高的灵敏度及特异性。脊柱结核T1像表现低信号、T2表现高信号。可见骨质及椎间盘破坏。
ECT(一种利用放射性核素的检查方法)及PET-CT(正电子发射计算机断层显像)检查可见异常摄取。PET-CT可评估病灶在治疗中的变化,评估疗效。
与多发性骨髓瘤影像相鉴别:1.多发性骨髓瘤。骨显像上发现椎体“横条状”浓聚、肋骨“圆点状”浓聚。CT检查发现穿凿样溶骨性破坏。2.多发性骨结核。多累及相邻胸腰椎,同时累及脊柱外骨骼。这比较罕见。CT检查可见骨质破坏区沙砾样死骨、椎间盘受累、椎旁冷脓肿。
组织学检查
细胞学检查显示特征性上皮样细胞肉芽肿、颗粒性坏死,发现淋巴细胞和朗格汉斯巨细胞,诊断成功率高。
PCR(聚合酶链式反应)灵敏度及特异性达90%。
治疗
全身药物治疗是基础,患者确诊后立即开始治疗;手术的目的是清创,解除脊髓或神经根压迫,稳定脊柱。
病例
患者为男性,42岁,以“胸背部疼痛3个多月,加重半个月”为主诉入院。
患者在当地医院就诊,进行胸腰段MRI检查,结果提示:胸10椎体压缩性改变并部分附件异常,考虑感染并椎旁脓肿形成。患者全身多发骨代谢不均匀、活跃,伴代谢缺损区,考虑恶性病变。
患者进行血常规检查:白细胞4.77×109/升,中性粒细胞76.7%,血沉82毫米/小时,碱性磷酸酶121单位/升。
肝肾功能、肿瘤标志物、骨髓瘤相关蛋白等检查没有发现明显异常。
术前穿刺病理检查:胸10椎体肉芽肿性炎。考虑骨结核。
我们术前对患者进行抗结核治疗,待血沉控制在20毫米/小时以下时,考虑手术治疗。
在患者全麻下,实施胸10椎体刮除重建+钉棒内固定+胸9/11椎体骨水泥成形术。
术中见胸10椎体、椎弓根等破坏,被灰褐色、质脆、血运较丰富、肉芽状的病变组织所取代,且局部有乳白色、无味的脓液约20毫升。
术后继续对患者进行抗结核治疗。
思考
对于多发性骨质破坏患者,首先考虑感染、转移瘤、多发性骨髓瘤。不典型的感染所致多发性骨质破坏容易与多发性骨转移瘤或多发性骨髓瘤混淆,不同的诊断可能带来完全不同的治疗方案,对患者的经济及健康均会造成很大影响。
对于难以鉴别的多发性骨质破坏,术前一定要充分评估,尽可能在诊断明确的情况下进行治疗,必要时需要多学科团队讨论后再制定治疗方案。
(作者供职于河南省肿瘤医院)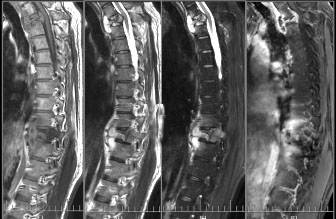 |