□刘一强 刘 立 华成飞 文/图
诊断特点
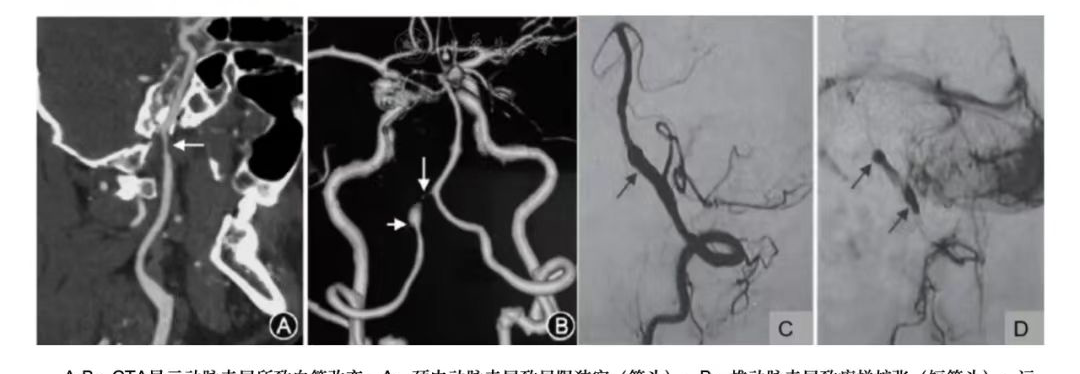
颈内动脉夹层的诊断特点 颈内动脉颅外段夹层:多发生于35岁~45岁人群,多伴有典型的三联征:1.头痛、面部或颈部疼痛。2.部分患者伴有霍纳综合征。3.发病前,常伴有数小时、数天脑或视网膜缺血发作。
颈内动脉颅内段夹层:多发生于20岁~30岁人群,易导致大面积脑梗死,死亡率超过75.0%。壁内血肿容易穿透外膜,增加了发生蛛网膜下腔出血的风险。动脉瘤型扩张的发生率较高,并且会压迫邻近的脑神经、脑组织,引起局部症状。
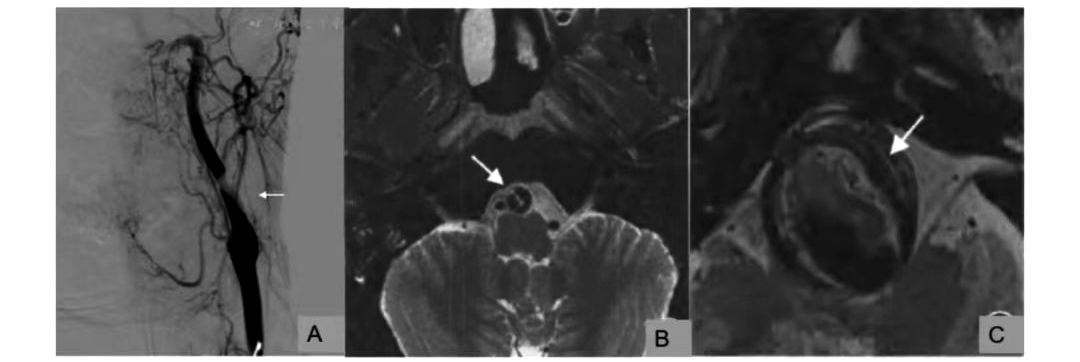
椎基底动脉夹层的诊断特点
蛛网膜下腔出血的发生率较高。发病后,如果得不到有效的治疗,再出血发生率达30.0%~70.0%。伴有明显的脑干梗死、短暂性脑缺血发作等缺血症状,临床表现为眩晕、共济失调、构音障碍、吞咽困难、四肢瘫痪等,以及后颈部和枕部疼痛。
临床治疗
偶然发现的或仅表现为头痛的病变通常预后良好,可随访观察。这些病变出现进展以及发生缺血或出血事件的概率较低。
对于有缺血症状的颅内动脉夹层,一般进行药物治疗(溶栓、抗凝或抗血小板),但有时需要更积极的治疗,如血管内治疗。
有蛛网膜下腔出血表现的夹层动脉瘤再次出血的风险很高。对于这种夹层动脉瘤,通常需要及时进行血管内治疗或外科手术治疗。可选择的治疗方法包括夹层动脉近端闭塞、动脉瘤栓塞、动脉瘤夹闭。
药物治疗
溶栓治疗:根据国内外缺血性卒中指南相关内容,对于时间窗内的夹层缺血性卒中,不应停止静脉溶栓。但是,在临床上,动脉夹层所致的缺血性卒中在溶栓时间窗内很少能被明确诊断。
抗凝和抗血小板治疗:目前,有证据显示,抗凝和抗血小板治疗均能有效降低夹层所致的脑与视网膜缺血性事件的发生率。相较而言,抗血小板治疗相对安全。
血管内治疗
适应证:对于抗栓治疗存在禁忌证、药物治疗失败、存在持续缺血症状、夹层动脉瘤持续存在或逐渐进展,以及由于血流动力学障碍引起卒中的患者,现在多进行血管内治疗。
对于规范服用抗凝或抗血小板药物后仍然反复出现脑缺血事件者,可考虑血管成形术。
对于颅内夹层动脉瘤,根据《2018年中国颅内夹层动脉瘤血管内治疗中国专家共识》,治疗原则是:对于无任何相关症状,且形态规则、体积较小的未破裂颅内夹层动脉瘤,不推荐抗血小板治疗,无症状者可每6个月定期进行影像学检查;对于有缺血相关症状者,建议口服抗血小板药物进行治疗;对于反复缺血发作或伴有神经系统(特别是脑干)压迫症状,或在影像学随访中出现病变体积增大或形态学变化,建议及时评估后进行血管内治疗,以减轻症状、减少缺血发作和破裂风险。对于破裂出血的颅内夹层动脉瘤,应尽早进行血管内治疗。
下面,我们举一个病例,来说明头颈部动脉夹层的治疗。
这是一名43岁的男性患者,发生意识障碍35分钟。35分钟前,患者躺在路上,被路人发现。当时,患者瘫倒在地,呼之不应,四肢无活动,无呕吐,无肢体抽搐,无大小便失禁。患者被紧急送至医院。
查体:浅昏迷,双侧瞳孔等大等圆,直径3.5毫米,对光反射灵敏。右侧鼻唇沟浅。伸舌示齿不配合。查四肢肌力、肌张力时不能配合。疼痛刺激左侧肢体可屈曲,疼痛刺激右侧肢体可见肌肉收缩。
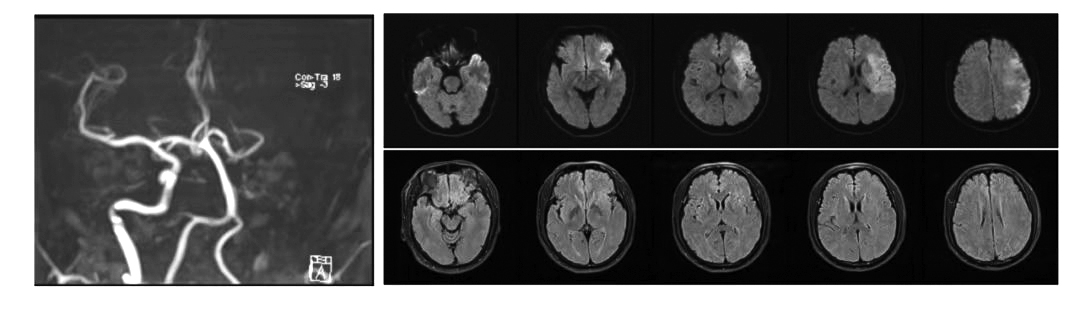
术前评估:左侧大脑半球病变区达峰时间和平均通过时间延长,左侧额颞顶叶、岛叶、基底节区及半卵圆中心脑血流量灌注、血容量灌注减低,局部呈无灌注改变。
左侧额颞顶叶、岛叶、基底节区及半卵圆中心可见异常灌注区,核心梗死区体积为80.5毫升,显著低灌注区体积为147.8毫升,Mismatch体积(在医学影像领域,特指缺血性卒中患者的缺血半暗带体积)为67.2毫升,Mismatch比值(在急性缺血性卒中的背景下,Mismatch比值可用来描述缺血半暗带与核心梗死区体积之间的关系)为1.8。
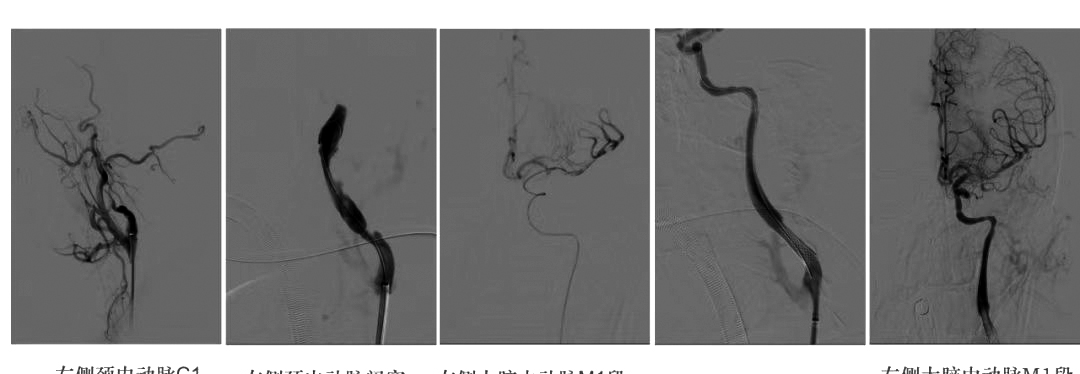
我们对这名患者进行了血管内治疗。在造影检查中,我们发现患者的左侧颈内动脉闭塞,考虑为动脉夹层所致。由于患者的左侧大脑中动脉M1段(是动脉瘤、动脉闭塞、血栓形成和栓塞的好发部位)管腔内大量充盈缺损,我们实施了支架取栓术。
经过治疗,患者的病情好转。目前,患者已出院。
(作者供职于郑州市中心医院)
|