□陈献韬 文/图
股骨头坏死的保头治疗,其核心在于清除坏死区域、重建血运并植入具有成骨潜能的活性材料。手术技术、材料选择以及对远期并发症的考量,共同决定着保头治疗的最终效果。本文分享一个采用富血小板血浆复合自体松质骨植骨的成功案例,并结合4年随访,探讨临床诊疗要点。
临床病例
患者为男性,25岁,因右侧髋部疼痛来到医院就诊。
术前影像学评估如下:
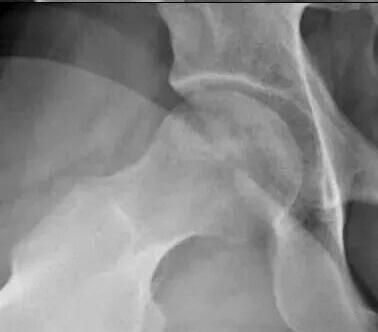
X线检查:股骨头骨密度略有降低。
磁共振检查:右侧股骨头广泛骨髓水肿,提示病变处于进展期。此类影像学表现通常预示病情进展较快,单纯保守治疗或髓芯减压术难以阻挡塌陷的进程。
CT(计算机层析成像)检查:股骨头骨密度明显降低,骨小梁结构受损。这进一步印证了手术干预的必要性。
由于骨密度明显降低且硬化边界清晰,这名患者接受保守治疗或者髓芯减压术为时已晚。
手术方案与材料选择
考虑到这名患者年轻且坏死处于进展期,我和同事为他制定了复合植骨策略。
从髂嵴抽取骨髓,经分离提纯出自体干细胞与高浓度的富血小板血浆。
将高浓度营养因子(经分离提纯后的富血小板血浆富含多种生长因子)与自体松质骨混合,植入坏死区减压后的空腔。
将富血小板血浆制成凝胶,避免植入过程中发生流失。
术后随访与影像学演变
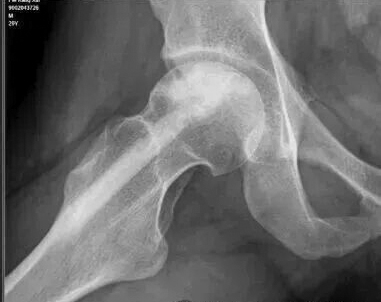
术后X线检查:植入骨填充良好,结构稳定。
术后1年X线检查:植入骨与宿主骨融合良好,遵循“该长则长,该消则消”的生理重塑原则,坏死区得到有效修复。
术后4年X线检查:修复区的骨小梁结构清晰,骨密度显著升高,甚至显示出比自体皮质骨更强的硬化性修复表现。这种力学强度的建立,使远期发生股骨头塌陷的风险极低。需要担心的是远期关节软骨的退变问题。
分析与体会
在对这名患者进行诊疗和随访的过程中,我们有以下体会:
关于死骨清除的边界
清除死骨并非多多益善。死骨与周围的硬化骨往往融为一体,边界难以精确判断。而硬化骨本身是重要的力学支撑结构,术中若伤及“无辜”,破坏了股骨头的原有支撑,反而得不偿失。
关于血运重建
鉴于股骨头内血供的复杂解剖,血运的改善更应侧重于疏通而非重建。通过髓芯减压术打通原有的血供通道,比试图建立一套全新的血运系统更现实、更可行。
关于远期关节软骨退变
这是保头治疗后需要直面的问题。即便骨性修复顺利完成、股骨头形态恢复良好,随着病程进展,缺血导致的关节软骨营养障碍仍可能逐渐显现。
术后4年,这名患者的关节面有裂开迹象,预示着软骨退变乃至骨性关节炎的进程难以完全逆转。
关于保头目标的再认识
保头治疗可延缓关节置换的时间,推迟骨性关节炎的进程。除日常生活中要控制体重、避免剧烈运动和重体力劳动外,对于已经出现关节炎症状的患者,可考虑采用关节腔内注射玻璃酸钠或自体富血小板血浆的方法,改善关节内环境、营养软骨。
关于手术时机
这名患者术前已处于进展期。
临床上,多数患者往往在股骨头即将塌陷时才接受植骨治疗,这在一定程度上决定了保头治疗效果的“有效期”。理想状态下,对于ARCO(国际骨循环研究协会)ⅡB期及更早期的患者,保头治疗成功后有望获得10年乃至更长无关节炎症状的生存期。然而,临床中普遍存在一种现象:不到病变部位即将塌陷,患者往往难以接受尽早进行植骨修复。
总之,富血小板血浆复合自体松质骨植骨为进展期股骨头坏死患者提供了一种更有效的修复策略,能减少骨吸收、缩短骨性愈合时间,从而获得足够的力学支撑。术后需将关节软骨退变纳入长期随访管理范畴,并基于患者的病情、年龄及功能需求开展预期管理,引导患者建立符合自身实际的康复目标与疾病认知。
(作者供职于河南省洛阳正骨医院)
|